![]()

Stellen Sie sich vor, Sie erhalten eine Krebsdiagnose, die Ihre Gesundheit möglicherweise nie beeinträchtigen wird – oder Sie müssen sich einer aggressiven Behandlung unterziehen, die kaum Chancen auf eine Verbesserung Ihrer Lebenserwartung bietet. Für viele Männer mit Prostatakrebs ist dies die beunruhigende Realität. Die Fortschritte in der Medizintechnik haben zwar die Erkennung und Behandlung revolutioniert, aber sie haben auch einen versteckten Preis: die Überbehandlung von Krebsarten, die möglicherweise gar nicht behandelt werden müssen. Dieser Artikel befasst sich mit den versteckten Kosten der Überbehandlung von Prostatakrebs und mit Strategien zur Überwindung dieses weit verbreiteten Problems.
Diagnose und Einstufung von Prostatakrebs
Eine genaue Diagnose und Einstufung von Prostatakrebs ist für die Erstellung wirksamer Behandlungspläne unerlässlich. Die Fortschritte bei den Diagnoseinstrumenten haben jedoch auch zu einer Überdiagnose indolenter (langsam wachsender und wenig gefährlicher) Tumoren geführt, was zu einer Überbehandlung von Prostatakrebs beiträgt. Infolgedessen unterziehen sich viele Patienten unnötigen Eingriffen für Krebsarten, die möglicherweise nie fortschreiten. Bevor wir das Problem der Überbehandlung erörtern, sollten wir zunächst die wichtigsten Diagnose– und Klassifizierungsinstrumente für Prostatakrebs verstehen:
- Prostata-spezifisches Antigen (PSA) Test: Erhöhte PSA-Werte, ein von der Prostata produziertes Protein, im Blut können auf das Vorhandensein von Krebs hinweisen. Aber auch nicht krebsartige Erkrankungen (z. B. Prostatitis oder gutartige Prostatahyperplasie) können den PSA-Wert erhöhen.
- Digitale rektale Untersuchung (DRE): Bei der digitalen Rektaluntersuchung führt der Arzt einen behandschuhten, geölten Finger in den Enddarm ein, um die Prostata auf Anomalien in Größe, Form oder Beschaffenheit abzutasten. Die DRE ist zwar einfach und kostengünstig, aber die Genauigkeit der Untersuchung ist unterschiedlich, so dass sie in der Regel zusammen mit dem PSA-Test durchgeführt wird.
- Biopsie: Bei einer Biopsie, dem Goldstandard für die Krebsdiagnose, werden mit einer dünnen Nadel Gewebeproben aus der Prostata entnommen, in der Regel durch das Rektum oder den Damm. Diese Proben werden unter einem Mikroskop untersucht, um den Krebs zu bestätigen.
- Fortgeschrittene Bildgebungstechniken: Multiparametrische (multitechnische oder mehrschichtige) Magnetresonanztomographie (MRT) und Positronen-Emissions-Tomographie (PET) sind hilfreich bei der Identifizierung verdächtiger Bereiche für gezielte Biopsien und bei der Unterscheidung zwischen risikoarmen und aggressiven Krebsarten.
Sobald der Prostatakrebs durch eine Biopsie bestätigt wurde, besteht der nächste Schritt darin, die Aggressivität des Krebses einzustufen, um Behandlungsentscheidungen zu treffen. Das Gleason-Score-System teilt den Prostatakrebs anhand der unter dem Mikroskop beobachteten Strukturmuster der Krebszellen in die Gradgruppen 1 bis 5 (GG1-5) ein. Niedrigere Werte (GG1) weisen auf gut differenzierte Zellen hin, die weniger wahrscheinlich streuen, während höhere Werte (GG5) schlecht differenzierten, aggressiveren Krebs widerspiegeln (Abbildung 1). Der Gleason-Score wird in der Regel zusammen mit dem PSA-Test und der klinischen Stadieneinteilung verwendet und hilft bei der Einteilung von Patienten in Kategorien mit niedrigem, mittlerem oder hohem Risiko.
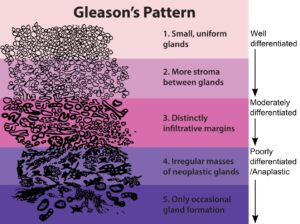
Abbildung 1. Prostatatumoren werden nach dem Gleason-Scoring-System in Gradgruppen (GG) 1-5 eingeteilt. Quelle: Öffentlicher Bereich.
Überbehandlung von Prostatakrebs
Die Gradgruppe 1 (GG1), die dem niedrigsten Gleason-Score entspricht, ist zu einem Brennpunkt in der Diskussion über die Überbehandlung von Prostatakrebs geworden. Neue Erkenntnisse deuten darauf hin, dass sich GG1 oft eher wie ein gutartiger Zustand als eine lebensbedrohliche Krebserkrankung verhält, mit einem Risiko von weniger als 1 % für eine Krebsmetastasierung (Ausbreitung) oder Mortalität. Außerdem ist GG1 bei älteren Männern stark verbreitet, was darauf hindeutet, dass es Teil des normalen Alterungsprozesses der Prostata sein könnte.
Anhand von Daten aus der Nationalen Krebsdatenbank der USA wurden in einer Studie aus dem Jahr 2024 mehr als 36 000 Männer mit Prostatakrebs mit niedrigem Risiko (GG1, PSA <10 ng/ml) analysiert. Dabei wurde festgestellt, dass die Operationsraten von 55 % im Jahr 2010 auf 40 % im Jahr 2016 gesunken sind. Dies spiegelt zwar die zunehmende Akzeptanz einer konservativeren Behandlung von Krebserkrankungen mit geringem Risiko wider, doch wurden in der Studie immer noch 40 % der Männer mit einer Operation überbehandelt. Die Wahrscheinlichkeit einer Überbehandlung stand zudem in Zusammenhang mit einer erhöhten Anzahl von Biopsieentnahmen, was darauf hindeutet, dass eine höhere Diagnoseintensität zu unnötigen Eingriffen führen kann.
Um der Überbehandlung von Prostatakrebs entgegenzuwirken, werden in modernen Protokollen vorrangig höhergradige Erkrankungen (GG2 und höher) für die Behandlung identifiziert. Allerdings werden auch höhergradige Prostatakarzinome überbehandelt, insbesondere bei Männern mit begrenzter Lebenserwartung. Eine Studie aus dem Jahr 2024, in der die Daten von über 240 000 Männern mit lokalisiertem Prostatakrebs (im Frühstadium) analysiert wurden, ergab einen beunruhigenden Trend: Zwischen 2010 und 2019 stiegen die Eingriffe bei Krebserkrankungen mit mittlerem Risiko bei Männern mit einer Lebenserwartung von weniger als 10 Jahren von 38 % auf 60 %. In ähnlicher Weise stiegen die Eingriffe bei Hochrisikokrebs von 17 % auf 47 % bei Männern mit einer Lebenserwartung von <5 Jahren.
„Wir fanden dieses Muster überraschend“, sagte Timothy Daskivich, MD, ein urologischer Onkologe am Cedars-Sinai in den USA, der die Studie durchgeführt hat, in einer Pressemitteilung. „Prostatakrebspatienten mit einer Lebenserwartung von weniger als fünf oder zehn Jahren wurden Behandlungen unterzogen, die bis zu einem Jahrzehnt dauern können, um ihre Chancen, den Krebs zu überleben, signifikant zu verbessern, und das trotz Leitlinien, die von einer Behandlung abraten.“
Obwohl also einige Fortschritte bei der Verringerung der Überbehandlung von Krebserkrankungen mit niedrigem Risiko erzielt wurden, werden aggressive Therapien zunehmend bei Männern angewandt, die wahrscheinlich nicht lange genug leben, um davon zu profitieren – aus folgenden Gründen:
- Begrenzte Zeit bis zum Nutzen: Bei Männern mit einer Lebenserwartung von weniger als 10 Jahren ist es unwahrscheinlich, dass ein lokalisierter Prostatakrebs innerhalb der verbleibenden Lebenszeit ein lebensbedrohliches Stadium erreicht, so dass eine aggressive Behandlung wenig bis gar keinen Nutzen bringt (Abbildung 2).
- Konkurrierende Gesundheitsrisiken: Viele Männer mit begrenzter Lebenserwartung haben schwerwiegende Begleiterkrankungen, wie Herz-Kreislauf-Erkrankungen oder Diabetes. Die Behandlung dieser Erkrankungen kann vorteilhafter sein als die Behandlung des Prostatakrebses.
- Erhebliche Nebenwirkungen: Herkömmliche Krebstherapien (z. B. Chirurgie oder Strahlentherapie) verursachen häufig verschiedene Nebenwirkungen, die bei Männern mit begrenzter Lebenserwartung ihren potenziellen Nutzen überwiegen können.
- Abweichung von den Leitlinien: Neuere Leitlinien raten von einer aggressiven Behandlung von Männern mit begrenzter Lebenserwartung ab, es sei denn, der Krebs stellt eine unmittelbare Gefahr dar.

Abbildung 2. Langfristige Überlebenschancen bei lokalisiertem Prostatakrebs über 17 Jahre. Ein begrenzter Behandlungsvorteil wurde für die Prostatektomie (Operation) und die Strahlentherapie innerhalb von 5-10 Jahren im Vergleich zur aktiven Überwachung (keine sofortige Behandlung) beobachtet. Feld A zeigt die Wahrscheinlichkeit des Todes speziell durch Prostatakrebs, während Feld B die Wahrscheinlichkeit des Todes aufgrund von Krebsmetastasen veranschaulicht. Quelle: Hamdy et al. (2023), The New England Journal of Medicine.
Die Überbehandlung von Prostatakrebs stellt zudem eine erhebliche finanzielle und persönliche Belastung dar. Es wird geschätzt, dass eine Überbehandlung im Vergleich zur aktiven Überwachung zusätzliche Kosten in Höhe von 18.000 Dollar pro Patient verursacht. Auf nationaler Ebene würde die Vermeidung unnötiger Behandlungen bei den etwa 80 % der neu diagnostizierten Männer mit geringgradigem Prostatakrebs – bei denen es unwahrscheinlich ist, dass sie an der Krankheit sterben – den USA jährlich 1,32 Milliarden Dollar einsparen. Inzwischen haben Experten auch mögliche finanzielle Anreize für bestimmte Behandlungen als einen Schlüsselfaktor für die anhaltende Überbehandlung hervorgehoben. Abgesehen von der finanziellen Belastung beeinträchtigt die Überbehandlung die Lebensqualität der Patienten erheblich und führt häufig zu vermeidbaren Langzeitkomplikationen wie Harninkontinenz, Erektionsstörungen und Darmproblemen.
Strategien zur Verhinderung von Überbehandlungen
Um die Überbehandlung von Prostatakrebs zu minimieren, müssen die Strategien auf die Schlüsselfaktoren abzielen, die zu unnötigen Eingriffen führen: Überdiagnose, die psychologischen Auswirkungen einer Krebsdiagnose und mangelndes Bewusstsein für weniger invasive Ansätze zur Behandlung von Krebs.
Der weit verbreitete Einsatz von PSA-Screening und Biopsien hat zu einer Überdiagnose von indolenten, nicht lebensbedrohlichen Tumoren geführt. Daher ist eine Verfeinerung der Diagnoseverfahren von entscheidender Bedeutung, um Patienten mit einem echten Risiko für eine aggressive Erkrankung besser zu erkennen. Ein risikoangepasstes Screening, das auf Faktoren wie Lebenserwartung, Familienanamnese und PSA-Ausgangswert zugeschnitten ist, kann dazu beitragen, dass die Erkennungsbemühungen bei Personen mit höherem Risiko priorisiert werden. Ebenso sollten Biopsien selektiver durchgeführt werden, um Männer mit leicht erhöhten PSA-Werten und ohne andere Risikofaktoren auszuschließen. Fortschritte bei den bildgebenden Verfahren und Genomtests ermöglichen auch eine genauere Unterscheidung zwischen Krebserkrankungen mit niedrigem und hohem Risiko, wodurch unnötige Eingriffe bei klinisch unbedeutenden Fällen vermieden werden können.
Die psychologischen Auswirkungen einer Prostatakrebsdiagnose zwingen die Patienten oft dazu, aus Angst und in dem Irrglauben, dass alle Krebsarten sofort ausgerottet werden müssen, aggressive Behandlungen zu suchen. Um dem entgegenzuwirken, ist eine klare und einfühlsame Kommunikation seitens der Gesundheitsdienstleister unerlässlich. Kliniker sollten betonen, dass nicht alle Prostatakarzinome eine dringende Behandlung erfordern, insbesondere bei Tumoren mit niedrigem Risiko und sogar bei bestimmten Tumoren mit mittlerem Risiko. Dieser Ansatz kann dazu beitragen, Ängste abzubauen und die Patienten zu besser informierten Entscheidungen zu führen.
Auch das mangelnde Bewusstsein für alternative Ansätze trägt zur Überbehandlung bei. In den letzten 15 Jahren wurde in klinischen Leitlinien zunehmend die aktive Überwachung von Prostatakrebs mit niedrigem und sogar einigen mit mittlerem Risiko empfohlen. Bei der aktiven Überwachung wird der Prostatakrebs durch regelmäßige PSA-Tests, bildgebende Verfahren und Biopsien überwacht, wobei eine Behandlung nur dann eingeleitet wird, wenn der Tumor Anzeichen eines Fortschreitens zeigt. Diese Strategie beruht auf dem Prinzip, dass eine kurative Behandlung innerhalb des „Fensters der Heilung“ möglich bleibt, wenn dies erforderlich ist, und es den Patienten ermöglicht, Krebstherapien und deren Nebenwirkungen aufzuschieben oder sogar ganz zu vermeiden, wodurch eine Überbehandlung vermieden wird.
Darüber hinaus wächst das Interesse an der integrativen aktiven Überwachung (IAS), die auf den Standardprotokollen der aktiven Überwachung aufbaut, indem sie evidenzbasierte Maßnahmen wie Ernährungsumstellung, Bewegung und maßgeschneiderte Nahrungsergänzung einbezieht. Die Grundsätze der IAS stehen im Einklang mit den sich häufenden Belegen dafür, dass Ernährungs- und Lebensstilfaktoren das Fortschreiten von Prostatakrebs beeinflussen können. So haben beispielsweise pflanzliche Polyphenole aus Quellen wie grünem Tee, Kurkuma und Soja starke entzündungshemmende, antioxidative und krebshemmende Eigenschaften gezeigt (Abbildung 3). Bewegung verbessert nachweislich das psychische Wohlbefinden und reduziert gleichzeitig die Biomarker für das Fortschreiten von Prostatakrebs. Somit unterstützt IAS auch die Gesundheit des Stoffwechsels im Allgemeinen und bietet zusätzliche Vorteile, da Prostatakrebspatienten häufig ein erhöhtes Risiko für Herz-Kreislauf-Erkrankungen haben.

Abbildung 3. Dokumentierte Wirkungen bestimmter Pflanzenstoffe gegen Prostatakrebs in präklinischen Modellen mit im Labor gezüchteten Zellen oder Tieren. Quelle: Lucius (2023), Integrative und komplementäre Therapien.
Die IAS nimmt den Patienten nicht nur die Angst vor einem „Nichtstun“, wie es bei der aktiven Überwachung üblich ist, sondern gibt ihnen auch die Möglichkeit, selbst aktiv zu werden, um ihre Gesundheit zu erhalten. Bei Integrative Cancer Care setzen wir diese Philosophie mit dem Pfeifer-Protokoll in die Tat um, einem umfassenden Ansatz, der verschiedene therapeutische Pflanzenstoffe integriert, um unsere Patienten auf dem Weg zu einer gesünderen Lebensqualität zu unterstützen. Wir engagieren uns für eine patientenzentrierte Krebsbehandlung, die das Wohlbefinden über unnötige Eingriffe stellt und sicherstellt, dass medizinische Entscheidungen auf die Ergebnisse ausgerichtet sind, die für jeden Einzelnen wirklich wichtig sind.